GP (જીપી)
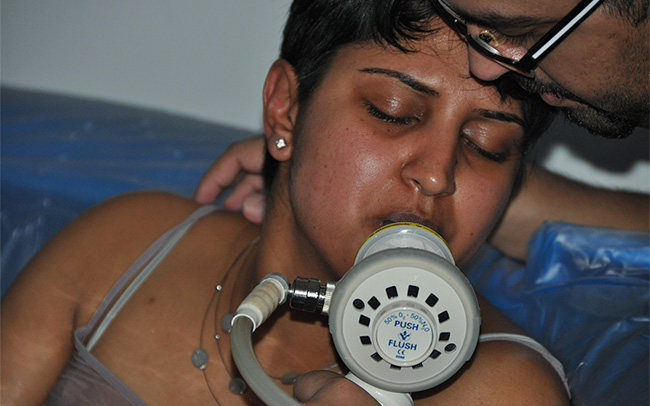
 તમારા અથવા તમારા બાળક વિશેની કોઈ પણ બિન-જરૂરીની ચિંતાઓ માટે તમારે તમારી સામુદાયિક દાયણ, આરોગ્ય તપાસનીશ અથવા GPનો સંપર્ક કરવો જોઈએ.
તમારી પાસે બર્થ સર્ટીફીકેટ હોય કે તરત જ તમારે તમારી GP સર્જરીમાં તમારા નવજાત શિશુની નોંધણી કરવાની જરૂર પડશે. આ શક્ય તેટલું જલદી કરવું મહત્વપૂર્ણ છે જેથી જ્યારે તમને તેની જરૂર હોય ત્યારે તમે દેખભાળની સુવિધા મેળવી શકો. અમુક સંજોગોમાં (જેમ કે તાત્કાલિક દેખભાળની જરૂર હોય) તમે તમારા બાળકના NHS નંબર સાથે GP પાસે બાળકની નોંધણી કરાવી શકો છો.
જન્મના છ થી આઠ અઠવાડિયા પછી તમારે તમારા જીપીને જોવા માટે એપોઇન્ટમેન્ટ લેવાની જરૂર છે. આ મુલાકાત તમારા અને તમારા નવજાત શિશુ માટે છે અને જન્મ પછી તમે કેવા છો તે તપાસવાની તક છે. તમારા GP તમારા નવજાત શિશુની કેટલીક નિયમિત તપાસ પણ કરશે. જો તમારી સગર્ભાવસ્થા પહેલા અથવા તે દરમિયાન તમારે સમીયર ટેસ્ટ કરાવવાનો હતો, તો આને જન્મ પછીના ઓછામાં ઓછા 12 અઠવાડિયા માટે સુનિશ્ચિત કરવાની જરૂર છે.
તમારા અથવા તમારા બાળક વિશેની કોઈ પણ બિન-જરૂરીની ચિંતાઓ માટે તમારે તમારી સામુદાયિક દાયણ, આરોગ્ય તપાસનીશ અથવા GPનો સંપર્ક કરવો જોઈએ.
તમારી પાસે બર્થ સર્ટીફીકેટ હોય કે તરત જ તમારે તમારી GP સર્જરીમાં તમારા નવજાત શિશુની નોંધણી કરવાની જરૂર પડશે. આ શક્ય તેટલું જલદી કરવું મહત્વપૂર્ણ છે જેથી જ્યારે તમને તેની જરૂર હોય ત્યારે તમે દેખભાળની સુવિધા મેળવી શકો. અમુક સંજોગોમાં (જેમ કે તાત્કાલિક દેખભાળની જરૂર હોય) તમે તમારા બાળકના NHS નંબર સાથે GP પાસે બાળકની નોંધણી કરાવી શકો છો.
જન્મના છ થી આઠ અઠવાડિયા પછી તમારે તમારા જીપીને જોવા માટે એપોઇન્ટમેન્ટ લેવાની જરૂર છે. આ મુલાકાત તમારા અને તમારા નવજાત શિશુ માટે છે અને જન્મ પછી તમે કેવા છો તે તપાસવાની તક છે. તમારા GP તમારા નવજાત શિશુની કેટલીક નિયમિત તપાસ પણ કરશે. જો તમારી સગર્ભાવસ્થા પહેલા અથવા તે દરમિયાન તમારે સમીયર ટેસ્ટ કરાવવાનો હતો, તો આને જન્મ પછીના ઓછામાં ઓછા 12 અઠવાડિયા માટે સુનિશ્ચિત કરવાની જરૂર છે.