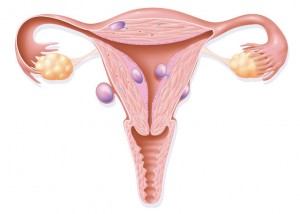
फीमेल जेनिटल म्यूटिलेशन – FGM

(FGM) एफजीएम क्या है?
FGM को कभी-कभी महिला जननांग काटना या महिला खतना कहा जाता है। महिला जननांग विकृति की परिभाषा “बाहरी महिला जननांग को किसी भी प्रकार काटना या नुकसान पहुंचाना है जिसे गैर-चिकित्सा कारणों से किया गया था।”
यह बाल शोषण का एक रूप है और एक सांस्कृतिक प्रथा है जो UK में अवैध है।
FGM अफ्रीका, एशिया, मध्य पूर्व के साथ-साथ मध्य और दक्षिण अमेरिका में कुछ जातिय समूहों सहित दुनिया के कई हिस्सों में किया जाता है। लोगों के स्थानांतर द्वारा यह यूरोप, अमेरिका, कनाडा, ऑस्ट्रेलिया और न्यूजीलैंड में भी पाया जाता है।
FGM के विभिन्न प्रकार क्या हैं?
वर्ल्ड हेल्थ आर्गेनाइज़ेशन (WHO) का अनुमान है कि दुनिया भर में 200 करोड महिलाएं और लड़कियां FGM से प्रभावित हुई हैं।
WHO ने FGM के 4 प्रकारों को वर्गीकृत किया है:
टाइप 1: क्लिटोरिस का हिस्सा या पूरा और/या क्लिटोरल हुड को हटा दिया गया है।
टाइप 2: क्लिटोरिस का हिस्सा या पूरा और/या क्लिटोरल हुड के साथ ही आंतरिक लेबिया (होंठ जो मूत्र के छेद और योनि के प्रवेश द्वार को घेरते हैं और उसकी रक्षा करते हैं) को हटा दिया गया है।
टाइप 3: (फेरोनिक खतना): लेबिया या भीतरी होंठ हटा दिए गए हैं और एक छोर पर एक छोटे से प्रवेशक के साथ निशान टिश्यू की एक परत बनाने के लिए शेष किनारों को फिर एक साथ सिल दिया गया है या एक साथ फ्यूज किया गया है।
टाइप 4: किसी महिला के जननांगों में कोई अन्य हानिकारक प्रैक्टिस जैसे गोदना, छेदना, खींचना या जलाना।
FGM से होने वाली संभावित स्वास्थ्य समस्याएं
- मूत्र संक्रमण
- योनि में संक्रमण
- दर्दनाक माहवारी
- दर्दनाक सेक्स
- उदास, चिंतित या अवसाद महसूस करना
- प्रसव के दौरान समस्याएं।
FGM और गर्भावस्था
गर्भावस्था में सभी महिलाओं से FGM के बारे में पूछा जाएगा। FGM वाली महिलाओं को देखभाल की व्यक्तिगत योजना बनाने के लिए विशेषज्ञ दाई या डॉक्टर के साथ अपॉइंटमेंट लेना चाहिए क्योंकि FGM के शारीरिक और/या मनोवैज्ञानिक परिणाम हो सकते हैं जो आपकी गर्भावस्था या प्रसव को प्रभावित कर सकते हैं। यह सुनिश्चित करने के लिए एक सुरक्षा जोख़िम आकलन किया जाएगा कि, यदि आपको बेटी हुई, तो उसे FGM से बचाया जाएगा।
FGM और UK का कानून
UK में, यह कानून के विरुद्ध है:
- किसी के लिए भी FGM करना।
- UK में रहने वाली लड़कियों या महिलाओं को FGM के लिए दूसरे देश में ले जाना।
- किसी अन्य व्यक्ति को FGM करने में मदद करना (इसमें यात्रा की व्यवस्था करना शामिल है)।
- प्रसव के बाद महिलाओं की सिलाई करना (जिसे रीइंफिब्यूलेशन कहा जाता है)।
FGM वाली महिलाएं
अगर आपको लगता है कि आप का FGM हुआ है, तो अपनी दाई को बताएं। वह आपको एक क्लिनिक में रेफ़र करेगी जहां आपको एक FGM विशेषज्ञ दाई द्वारा सहायता प्रदान की जाएगी।
मैं अपनी बेटी/बेटियों को सुरक्षित कैसे रख सकती हूँ?
निम्नलिखित संसाधन सहायक हैं:
NSPCC/FGM हेल्पलाइन:
0800 0283550
पुलिस (आपातकालीन):
999
गैर-आपातकालीन:
101
विदेशी और राष्ट्रमंडल कार्यालय (यदि विदेश में):
00 44 207 0081500
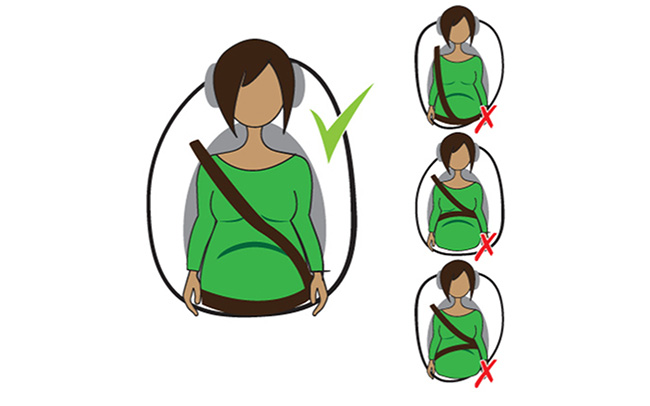 लंबी कार यात्रा में ब्रेक के लिए नियमित रूप से रुकना और अपने पैरों को खिंचना जरुरी है। अपनी सीटबेल्ट को अपने स्तनों के बीच क्रॉस स्ट्रैप के साथ और लेप-स्ट्रैप को अपने पेल्विस के आगे को बम्प के नीचे पहने बंप के आर-पार नहीं, बल्कि अपने पेट के ऊपर पहनें। गर्भवती महिलाओं में सड़क दुर्घटनाएं चोट लगने के सबसे आम कारणों में से हैं। अकेले लंबी यात्रा करने से बचें और जब भी संभव हो दूसरों के साथ ड्राइविंग साझा करें।
लंबी कार यात्रा में ब्रेक के लिए नियमित रूप से रुकना और अपने पैरों को खिंचना जरुरी है। अपनी सीटबेल्ट को अपने स्तनों के बीच क्रॉस स्ट्रैप के साथ और लेप-स्ट्रैप को अपने पेल्विस के आगे को बम्प के नीचे पहने बंप के आर-पार नहीं, बल्कि अपने पेट के ऊपर पहनें। गर्भवती महिलाओं में सड़क दुर्घटनाएं चोट लगने के सबसे आम कारणों में से हैं। अकेले लंबी यात्रा करने से बचें और जब भी संभव हो दूसरों के साथ ड्राइविंग साझा करें।