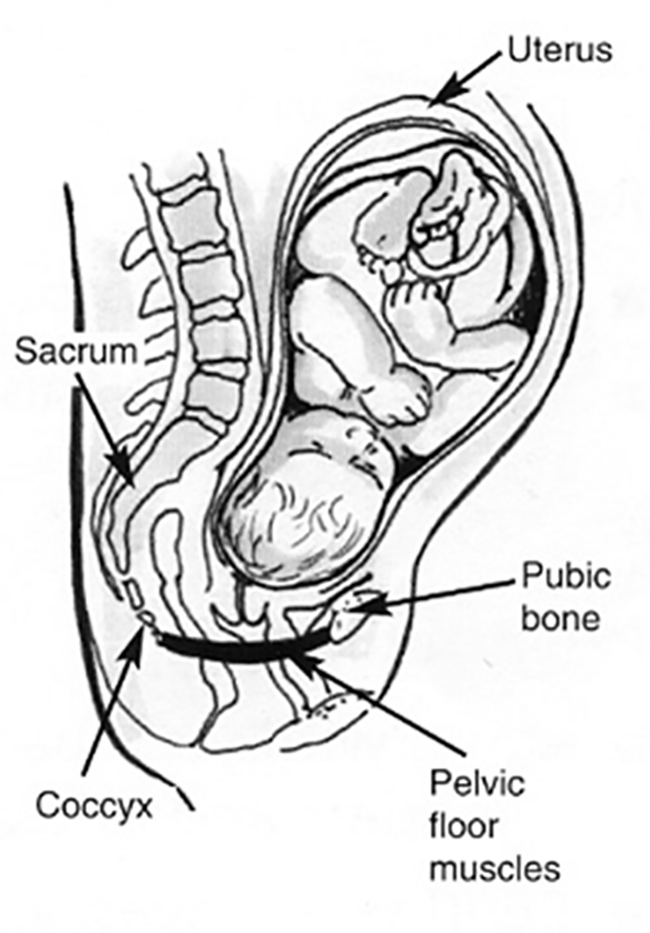
पहले से मौजूद स्थितियां और गर्भावस्था
 अपने GP, प्रसूति रोग विशेषज्ञ और/या दाई को पहले से मौजूद किसी भी शारीरिक या मानसिक स्वास्थ्य स्थितियां के बारे में बताना महत्वपूर्ण है। इसमें पहले की गई कोई भी सर्जरी (कॉस्मेटिक प्रक्रियाओं सहित) या बचपन की कोई भी बीमारी या स्वास्थ्य समस्याएं शामिल हैं जिनसे अब आप ठीक हो चुकी हैं।
यह जानकारी टीम को निर्धारित करने में मदद करती है कि गर्भावस्था के दौरान, आपको और आपके बच्चे को स्वस्थ रखने के लिए, कुछ और करने की आवश्यकता है या नहीं। यदि आप अपनी मेडिकल कन्डीशन के लिए एक विशेषज्ञ देखभाल के अधीन हैं, तो यह महत्वपूर्ण है कि आप उनसे बात करें और अपनी गर्भावस्था पर, अपनी स्थिति पर किसी भी प्रभाव के बारे में चर्चा करें।
उनसे एक सारांश के लिए कहें और इसके लिए अपने प्रसवपूर्व नोट्स में लिखवाएं। नोट्स स्वचालित रूप से प्रसूति यूनिट्स और/या विभागों के बीच नहीं जाते हैं, इसलिए यह न मानें कि आपकी दाई या डॉक्टर को पता है कि आपके पिछले देखभालकर्ताओं ने क्या कहा या क्या सुझाव दिए हैं।
अपने GP, प्रसूति रोग विशेषज्ञ और/या दाई को पहले से मौजूद किसी भी शारीरिक या मानसिक स्वास्थ्य स्थितियां के बारे में बताना महत्वपूर्ण है। इसमें पहले की गई कोई भी सर्जरी (कॉस्मेटिक प्रक्रियाओं सहित) या बचपन की कोई भी बीमारी या स्वास्थ्य समस्याएं शामिल हैं जिनसे अब आप ठीक हो चुकी हैं।
यह जानकारी टीम को निर्धारित करने में मदद करती है कि गर्भावस्था के दौरान, आपको और आपके बच्चे को स्वस्थ रखने के लिए, कुछ और करने की आवश्यकता है या नहीं। यदि आप अपनी मेडिकल कन्डीशन के लिए एक विशेषज्ञ देखभाल के अधीन हैं, तो यह महत्वपूर्ण है कि आप उनसे बात करें और अपनी गर्भावस्था पर, अपनी स्थिति पर किसी भी प्रभाव के बारे में चर्चा करें।
उनसे एक सारांश के लिए कहें और इसके लिए अपने प्रसवपूर्व नोट्स में लिखवाएं। नोट्स स्वचालित रूप से प्रसूति यूनिट्स और/या विभागों के बीच नहीं जाते हैं, इसलिए यह न मानें कि आपकी दाई या डॉक्टर को पता है कि आपके पिछले देखभालकर्ताओं ने क्या कहा या क्या सुझाव दिए हैं।
यदि आप अधिक जानकारी चाहती हैं, तो कृपया गर्भावस्था में अपनी दवा की अहानिकारकता की जांच करने के लिए नीचे दिए गए लिंक का उपयोग करें।
जिन स्थितियों के बारे में हमें जल्दी (12 सप्ताह से पहले) जानने की आवश्यकता है उनमें शामिल हैं:
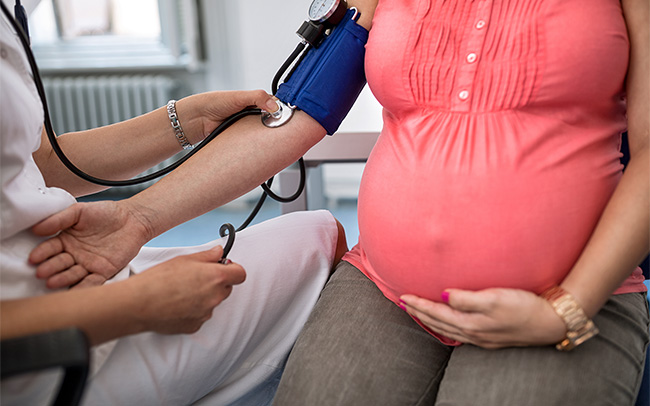
क्रोनिक उच्च रक्तचाप और अन्य मेडिकल स्थितियां जो गर्भावस्था में, आपके रक्तचाप विकसित करने के जोखिम से जुड़ी चिंताओ को बढ़ा सकती हैं
क्रोनिक उच्च रक्तचाप और कुछ मेडिकल स्थितियों वाली महिलाओं में प्री-एक्लेमप्सिया विकसित होने का जोखिम अधिक होता है और उन्हें 12 सप्ताह से लो डोज़ एस्पिरिन की खुराक दी जाती है। इसमें निम्नलिखित हाई रिस्क कारणों में से कोई एक शामिल है:
- क्रोनिक उच्च रक्तचाप (उच्च रक्तचाप)।
- पिछली गर्भावस्था के दौरान प्री-एक्लेमप्सिया।
- क्रोनिक किडनी रोग, मधुमेह, या एक इंफ्लेमेटरी बीमारी, उदाहरण के लिए, सिस्टमिक ल्यूपस एरिथेमेटोसस (SLE)।
या मॉडरट रिस्क कारणों में से एक से अधिक:
- पहली गर्भावस्था।
- मातृत्व आयु 40 से अधिक।
- पिछली गर्भावस्था 10 साल पहले हुई थी।
- बॉडी मास इंडेक्स (बीएमआई) 35 या अधिक।
- प्री-एक्लेमप्सिया का पारिवारिक इतिहास।
- इस गर्भावस्था में एक से अधिक बच्चों की अपेक्षा होना।
थायरॉइड की समस्या
हाइपरथायराइडिज्म (अंडरएक्टिव थायरॉइड)
जैसे ही आप गर्भवती होती हैं, आमतौर पर यह सुझाव दिया जाता है कि आपकी लेवोथायरोक्सिन की खुराक प्रतिदिन 25-50 mcg बढ़ा दी जाए। फिर आपको ब्लड टेस्ट की व्यवस्था करने के लिए अपने चिकित्सक से भी संपर्क करना चाहिए।
हाइपरथायराइडिज्म (ओवरएक्टिव थायरॉइड)
आपको अपनी बीमारी की स्थिति और आपके द्वारा ली जा रही दवाओं की सुरक्षा का आकलन करने के लिए अपने एंडोक्रिनोलॉजिस्ट के साथ अपनी गर्भावस्था की योजनाओं पर चर्चा करनी चाहिए।
मिरगी
गर्भावस्था आपके मिरगी के दौरों या आपकी दवा के असर को, प्रभावित कर सकती है। यदि आप अपनी दवाओं के बारे में चर्चा किए बिना गर्भवती हो जाती हैं, तो यह सुझाव दिया जाता है कि आप जल्द से जल्द अपने GP या विशेषज्ञ से मिलें। इस समीक्षा से पहले, अपनी मिर्गी को रोकने वाली दवाओं को सामान्य रूप से लेती रहें।
आपके गर्भवती होने से पहले,और यदि आप पहले से ही गर्भवती हैं,तो जितनी जल्दी हो सके, कुछ दवाओं को रोका जा सकता है और विकल्प को बदलने की आवश्यकता हो सकती है, क्योंकि वे आपके बच्चे के लिए खतरे के कारण हैं। कुछ अन्य दवाओं को बढ़ाने की जरूरत है। आपका डॉक्टर फोलिक एसिड सप्पलिमेंटेशन (प्रति दिन 5 मिलीग्राम) की एक उच्च मात्रा लिखेगा।
मानसिक स्वास्थ्य और कुशल क्षेम संबंधी चिंताएं
मानसिक स्वास्थ्य स्थितियों और चिंताओं का इलाज करने के लिए उपयोग की जाने वाली कुछ दवाओं के प्रभावों के बारे में चिंता करना स्पष्ट है, लेकिन यह महत्वपूर्ण है कि आप अपने चिकित्सक या विशेषज्ञ से बात किए बिना अपनी दवाएं लेना बंद न करें। इससे विथड्रावल के लक्षण हो सकते हैं, खासकर अगर अचानक बंद कर दिया जाए, तो आपके लक्षणों की पुनरावृत्ति हो सकती है या आपकी स्थिति खराब हो सकती है।
मधुमेह
टाइप 1 और 2 मधुमेह वाली महिलाओं को गर्भपात, जन्मजात विकृति, स्टील बर्थ और नवजात मृत्यु के जोखिम को कम करने के लिए गर्भावस्था से पहले और उसके दौरान अपने मधुमेह पर कड़ा नियंत्रण रखने का लक्ष्य रखना चाहिए। गर्भावस्था में आम तौर पर सामान्य से अधिक इंसुलिन की ज़रूरत होती है और इसलिए मधुमेह की बारीकी से निगरानी और नियंत्रण महत्वपूर्ण है
क्रोहन डिजीज, अल्सरेटिव कोलाइटिस और इंफ्लेमेटरी बाउल डिजीज (IBD) के अन्य रूप
गर्भावस्था के दौरान क्रोहन या कोलाइटिस को नियंत्रण में रखना महत्वपूर्ण है और आपको अपनी कोई भी दवा तब तक नहीं रोकनी चाहिए जब तक कि आपकी IBD टीम ने आपको ऐसा करने की सलाह न दी हो। अधिकांश दवाओं के लेने से होने वाला खतरा, फ्लेयर-अप होने पर, होने वाले खतरे से कम होता है|
दिल की बीमारी के साथ गर्भावस्था
महिलाएँ जिनको अपनी हृदय की बीमारियों का ज्ञात है, उन्हें प्रारंभिक गर्भावस्था में ही जल्द से जल्द विशेषज्ञ मातृत्व सेवाओं के एक रेफरल की आवश्यकता होती है और आदर्श रूप से गर्भावस्था की कोशिश करने से पहले ही प्री-गर्भावस्था परामर्श होता। ऐसा इसलिए है क्योंकि कुछ हृदय स्थितियां गर्भावस्था में जटिलताओं के रिस्क को बढ़ा सकती हैं और कुछ दवाओं को रोकने या अडजस्टेड करने की आवश्यकता हो सकती है।
कृपया चिकित्सकीय सलाह के बिना किसी भी दवा को बंद या परिवर्तित न करें। यदि आप अधिक जानकारी चाहती हैं, तो कृपया गर्भावस्था में अपनी दवा की सुरक्षा की जांच करने के लिए नीचे दिए गए लिंक का उपयोग करें।.
प्रणालीगत ल्यूपस एरिथेमेटोसस (SLE)
SLE ल्यूपस का सबसे आम प्रकार है, जो एक क्रोनिक ऑटो-इम्यून रोग है। इस बीमारी के लक्षण और प्रभाव निर्धारित करते हैं कि गर्भावस्था से पहले और पूरी गर्भावस्था में देखभाल कैसे व्यवस्थित की जाती है।
 टोक्सोप्लाज़मोसिज़ एक संक्रमण है जो बिल्ली के मल (पू), दूषित मिट्टी या दूषित मांस के सीधे संपर्क में आने से होता है। अधिकांश लोगों को यह पता नहीं होता है कि उनको यह है, लेकिन यह फ्लू जैसे लक्षण पैदा कर सकता है और यह आपके अजन्मे बच्चे को नुकसान पहुंचा सकता है। गर्भवती महिलाओं को सलाह दी जाती है कि वे बागवानी या बिल्ली द्वारा बिखेरे गए कूड़े को हाथ में लेते समय दस्ताने पहनें और मिट्टी के सभी दाग हटाने के लिए फलों और सब्जियों को अच्छी तरह धोएं । हम टोक्सोप्लाज्मोसिस के लिए नियमित रूप से परीक्षण नहीं करते हैं क्योंकि यह बहुत असामान्य है।
टोक्सोप्लाज़मोसिज़ एक संक्रमण है जो बिल्ली के मल (पू), दूषित मिट्टी या दूषित मांस के सीधे संपर्क में आने से होता है। अधिकांश लोगों को यह पता नहीं होता है कि उनको यह है, लेकिन यह फ्लू जैसे लक्षण पैदा कर सकता है और यह आपके अजन्मे बच्चे को नुकसान पहुंचा सकता है। गर्भवती महिलाओं को सलाह दी जाती है कि वे बागवानी या बिल्ली द्वारा बिखेरे गए कूड़े को हाथ में लेते समय दस्ताने पहनें और मिट्टी के सभी दाग हटाने के लिए फलों और सब्जियों को अच्छी तरह धोएं । हम टोक्सोप्लाज्मोसिस के लिए नियमित रूप से परीक्षण नहीं करते हैं क्योंकि यह बहुत असामान्य है।